
Como decía en la entrada anterior, un factor de riesgo es cualquier característica de un individuo que aumente su probabilidad de sufrir una enfermedad.
Buscamos factores de riesgo porque pensamos que si los “los controlamos” tendremos menos probabilidad de enfermar.
Y cada factor de riesgo lo es para una o varias enfermedades. Por ejemplo la hipertensión arterial es un factor de riesgo principalmente para tener una angina de pecho o un infarto agudo de miocardio (infarto en el corazón) o un ictus (infarto en el cerebro). El colesterol elevado es un factor de riesgo sobre todo para tener un infarto agudo de miocardio. La osteoporosis es un factor de riesgo para tener una fractura de cadera, de vértebras de la columna o de la muñeca.
Hay factores de riesgo que son sinónimos de envejecimiento, como la hipertensión arterial, el colesterol elevado, la osteoporosis. A más edad más probabilidad de tener hipertensión arterial, colesterol elevado y osteoporosis.
Hay otros factores de riesgo que tienen más que ver con nuestras conductas, sobre los que podríamos actuar de forma más efectiva. Son el tabaquismo, el consumo de alcohol, la obesidad, la inactividad física, el comportamiento sexual no seguro, el comportamiento inadecuado en la conducción de vehículos. Aunque tenemos que tener en cuenta los determinantes sociales de la salud, para no caer en el error de pensar, de forma general, que quien es obeso, o quien no realiza actividad física, o quien fuma es porque quiere, es por una decisión totalmente libre. No es así, como comentaba en la primera estrada de este blog.
¿A qué consideramos hipertensión arterial?
Una persona tiene HTA cuando presenta unas cifras de tensión arterial de 140 mm o mayor (la tensión arterial “alta” o sistólica) o de 90 mm o mayor (la tensión arterial “baja” o diastólica). Cualquiera de las dos o las dos elavadas, indica que se tiene hipertensión. Por tanto son hipertensas las personas que tengan tensiones arteriales de 140/95 o 145/80 o 138/95…. Y normotensas (sin HTA o tensión arterial normal) personas que tengan 138/88 o 130/80…

El riesgo en tensión arterial es gradual. A más tensión, más riesgo. En el mundo sanitario clasificamos muchas cosas, la tensión arterial entre otras. Clasificamos a las personas por este aspecto y decimos que son personas con HTA o sin HTA. El límite que hemos puesto, para considerar HTA, por encima de 140/90 es un acuerdo, un consenso. Entre los humanos que no tienen HTA, tienen más riesgo los que tienen una TA de 138/85 que los que tienen una TA de 130/80. E incluso entre los hipertensos, no es lo mismo tener 145/95 que 160/110. A más tensión arterial, más riesgo.
¿Cuáles son los riesgos de las personas con hipertensión arterial?
Una persona de 50 años con una HTA de 160/110 (y sin otros factores de riesgo, esto es, que no fuma, ni tiene el colesterol alto, ni es diabético…), tiene una probabilidad de tener un infarto agudo, una angina de pecho o un ictus en los siguientes 10 años del 3%. Otra persona que tenga la tensión arterial normal, de 130/80, su probabilidad es del 2%. Estos son riesgos absolutos (en la entrada previa de este blog hablaba de los riesgos absolutos y relativos).
Si lo expreso en riesgo relativo, una persona de 50 años con HTA de 160/110 tiene un 50% más de probabilidades de tener un infarto agudo, una angina de pecho o un ictus que una persona que tenga una tensión arterial normal de 130/80. ¿Cómo he realizado el cálculo? ¿Por qué es 50%? Pasar del 2% al 3%, supone un incremento del 50%. Si un producto, en una tienda, me cuesta 2 euros y el mismo producto en otra tienda me cuesta 3 euros, la segunda tienda tiene el producto un 50% más caro que la primera.
A los pacientes hay que explicarles esto. Su probabilidad de tener un infarto agudo, una angina de pecho o un ictus se incrementa del 2% al 3% por tener HTA. Los pacientes tienen que saber que la HTA facilita tener uno de estos problemas de salud, pero hay que decirles en qué magnitud. Porque tener HTA no significa que se vaya necesariamente a tener una enfermedad (sólo el 3%, en nuestro ejemplo). Al igual que no tener HTA no significa que te libres de la enfermedad (un 2% la tendrá, en nuestro ejemplo). La razón de que ocurra esto es lo que comentaba previamente, el riesgo es gradual y la tensión arterial está muy ligada al envejecimiento. Aunque no se tenga HTA, hay riesgo.
Hemos visto el ejemplo de los 50 años, pero en las siguientes tablas vemos los riesgos de la HTA, tanto en hombres como en mujeres, a diferentes edades: a los 50 años, a los 60 años y a los 70 años.
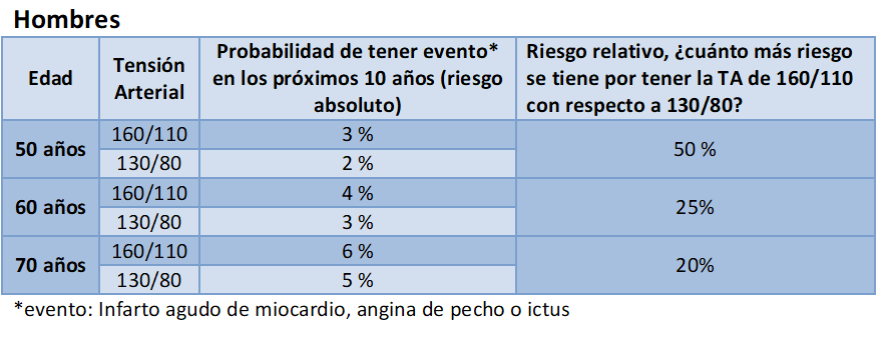

Hablar de estos aspectos con los pacientes es fundamental, como hacemos en la vida real. Si nos proponen trabajar más y nos dicen que va a suponer un incremento de sueldo, no nos quedamos contentos con esta afirmación. Nuestra pregunta es ¿cuánto aumento de sueldo? Igual en salud: Tener HTA aumenta el riesgo para tener un problema de salud, pero ¿cuánto aumenta mi riesgo?
Vista la magnitud de los riesgos y que morirse es inevitable, y de algo hay que hacerlo, ¿no es para pensar que la hipertensión arterial está sobrevalorada?
¿Por qué ocurre esto? Porque la hipertensión arterial, al igual que otros factores de riesgo, no son más que un síntoma de cumplir años. La edad es lo que mejor predice nuestra probabilidad de enfermar.
En próximas entradas veremos que con otros factores de riesgo como el colesterol o la osteoporosis, ocurre lo mismo.

Lo importante es que los pacientes estén adecuadamente informados, se cuantifique su riesgo y se explique cómo puede modificar ese riesgo una posible medicación u otras medidas. El paciente podrá así tomar una decisión adecuadamente informada.

Es domingo por la tarde, me voy a nadar un rato, con mi Dire Straits en el mp3 acuático. ¿Qué pasará con las elecciones? Yo ya he votado…
Hola Angel:
Aunque pueda compartir el concepto de la sobrevaloración con respecto a la mortalidad o a la presencia de eventos cardiovasculares, creo que es también importante conocer la importancia de la HTA como factor detector de comorbilidades (y de ahí posiblemente el seguimiento y obsesión que parece que tenemos los profesionales sanitarios), algo que también deben conocer los ciudadanos (y no solo los pacientes, donde ya llegamos tarde).
Por poner unos pocos ejemplos, sin profundizar mucho, cuando hablamos de las complicaciones cardíacas del hipertenso (la denominada cardiopatía hipertensiva), estamos hablando de un complejo y variable conjunto de efectos anatómicos, funcionales y bioquímicos que depara en el corazón la elevación crónica de la presión arterial. Incluye los cambios evolutivos que tienen como centro la HVI, pero incluyen alteraciones de función y estructura de aurícula izquierda, disfunción de inicio diastólica del ventrículo izquierdo y luego sistólica con un componente de insuficiencia ventricular izquierda y arritmias añadido.
Como bien has señalado, la cardiopatía isquémica en sus diversas variantes expresa la afectación por aterosclerosis del miocardio como resultado de variados factores de riesgo entre los que destaca la HTA, pero a nivel cardiaco, sobre todo en personas mayores, la consideración de la HTA como el factor etiológico más común entre los pacientes que se presentan con insuficiencia cardíaca ( 50% de los casos en la población adulta y hasta en 68% cuando se considera una población de edad avanzada) duplicando la posibilidad de desarrollar insuficiencia cardíaca en hombres y triplicándola en mujeres es algo que debe ser remarcado (y difundido). Dentro de las enfermedades de válvulas cardiacas se destacan las dependientes de la degeneración con calcificación de mitral y aórtica como asociadas a la HTA; entre las arritmias, la fibrilación auricular y arritmias ventriculares.
Pero también en otras localizaciones, como el Sistema arterial periférico donde destaca como complicación de la HTA la dilatación aneurismática aortica y en las arterias de miembros la insuficiencia arterial periférica.
En la afectación del Sistema nervioso, además de la referencia clara al Ictus como principal efecto (donde la HTA hace además una tarea de alerta que no debe despreciarse), las expresiones clínicas del daño vascular por HTA son también otras formas de enfermedad cerebrovascular (los episodios de ataques isquémicos transitorios, los eventos isquémicos y hemorrágicos con lesión focal evidente, las encefalopatías hipertensivas y las demencias vasculares), pero no podemos dejar de valorar el deterioro cognitivo y trastornos de la marcha como efecto de la HTA
Y quizá el órgano del que se suele informar menos en atención en relación con la HTA es el riñón (pese a que la HTA es la segunda causa de enfermedad renal Terminal, situación completamente evitable a través del control de la TA). Explicar a un ciudadano conceptos como la estenosis arteriosclerótica, la nefropatía isquémica, los infartos renales, la glomeruloesclerosis focal y difusa que origina insuficiencia renal, la lesión fibrótica túbulo intersticial, la nefroangioesclerosis, el crecimiento intrauterino retardado o la prematuridad como efectos de la HTA en el riñón es algo que no se realiza de forma habitual, pero que al sanitario le despierta la fijación en la HTA que muchos tenemos.
En resumen, la opinión sobre la posible sobrevaloración del abordaje de la HTA por el Sistema Sanitario no debe vincularse únicamente con la mortalidad de la misma, sino que debe mirarse también en relación con la comorbilidad que genera, asociada a un mal control, donde la intervención sanitaria tiene mucho que cambiar (y el empoderamiento del paciente es sin duda una clara asignatura pendiente).
Me gustaMe gusta
Gracias Francho. Muy interesante aportación. Esta es la diferencia. Un enfoque epidemiológico o un enfoque fisiopatológico. En mi opinión el enfoque epidemiológico, de salud poblacional, que define resultados, se antepone a lo fisiopatológico. Gracias.
Me gustaMe gusta
Estupendo artículo,como siempre!!
Me gustaMe gusta
Gracias Julia !!!
Me gustaMe gusta
Muy interesante Ángel
Me gustaMe gusta