Hace unos días estuve en la Cumbre Mundial del Clima, COP25, en Madrid.
Una de mis hijas me pidió que me hiciese una foto con Greta Thunberg, pero no la vi. No fue posible.

Estuve con amigos que me comentaron que el próximo año, la COP26 será en Glasgow. Allí se va a hablar más del impacto en salud del cambio climático; incluso uno de los temas propuestos es Cambio Climático y su impacto en la Salud Mental. Es muy interesante, por lo que espero poder ir a Glasgow en noviembre del año 2020. Naturalmente esta decisión es también porque allí nació uno de mis ídolos, Mark Knopfler, líder de Dire Straits. Con Greta no hubo suerte, ¿la habrá con Mark? ¿irá?
Mi visión del cambio climático está muy enfocada a su impacto en salud, a nuestra esperanza de vida y calidad de vida. Como he comentado en otras ocasiones, los humanos sólo deseamos dos cosas, vivir mucho -esperanza de vida- y vivir felices -calidad de vida-.
El impacto en salud del cambio climático va a ser pequeño en las sociedades desarrolladas pero importante en las sociedades menos desarrolladas. Va a afectar principalmente a los países menos favorecidos. El efecto en la salud va a ser escaso en países como España, que además se va a poder adaptar con facilidad. En cambio, va a ser elevado en el África subsahariana, en el sudeste asiático y en América central y del sur.
¿Qué es el cambio climático?
Es el aumento de la temperatura de la superficie del planeta, junto con el aumento del nivel del mar, derretimiento de los polos e incremento de eventos meteorológicos violentos.

Hoy no podemos saber si además estamos inmersos en un ciclo «natural», no producido por la acción humana, de cambio climático. En cualquier caso parece claro que la actividad humana es, al menos en una parte importante, responsable de ello.
¿Hay cambio climático?
Sí, tenemos pruebas suficientes de ello.
En los últimos 130 años la temperatura media de la superficie del planeta ha aumentado 0,85 grados, el nivel del mar se ha elevado 19 centímetros, los polos se están derritiendo…
¿Por qué se está produciendo el cambio climático?
Principalmente por la actividad humana. Nuestro modo de vida y nuestras formas de producción de bienes y servicios ha conllevado el consumo masivo de combustibles fósiles, lo que ha supuesto liberar importantes cantidades de CO2 y de otros gases de efecto invernadero a las capas inferiores de la atmósfera. Esto está alterando el clima mundial.
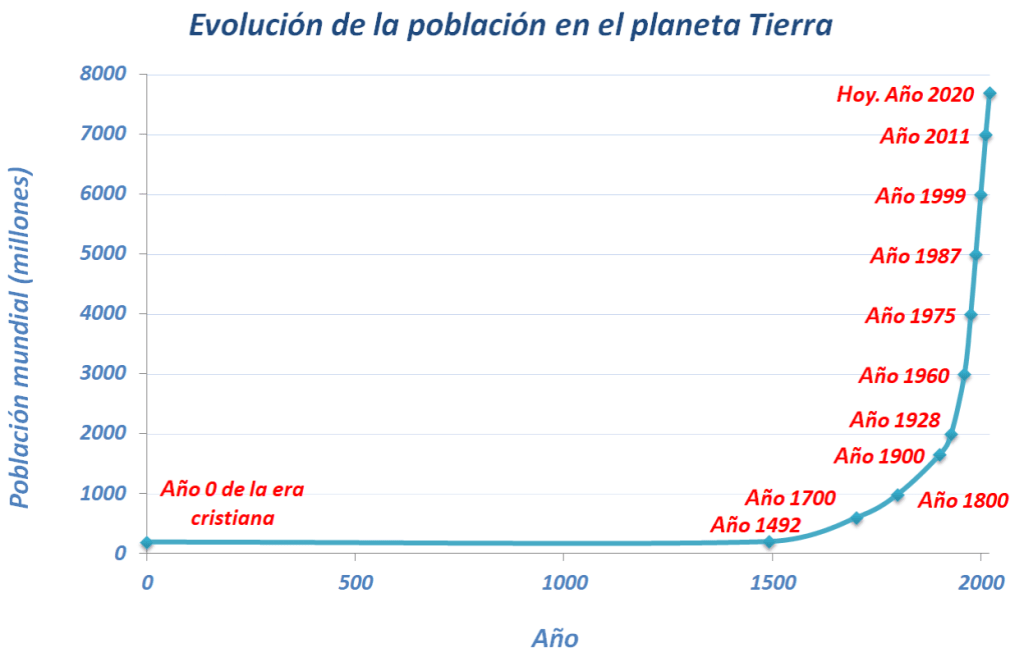
Hace 2.000 años habitaban la tierra 160 millones de personas. Ahora la habitamos 7.700 millones de personas. Desde la segunda revolución industrial, a finales del siglo XIX, la emisión de gases a la atmósfera se ha ido incrementando de forma exponencial. Hemos pasado de sociedades agrícolas a sociedades fuertemente industrializadas.
El cambio climático está íntimamente relacionado con nuestro modo de vida: queremos desplazarnos de forma rápida y cómoda, queremos disponer de agua suficiente en todas las ocasiones, no deseamos pasar frío, ni calor, lo que significa tener calefacción o aire acondicionado, tanto en los hogares como en los espacios laborales, deseamos una alimentación diversa, segura y barata. Todo ello está bien, pero tiene un coste.
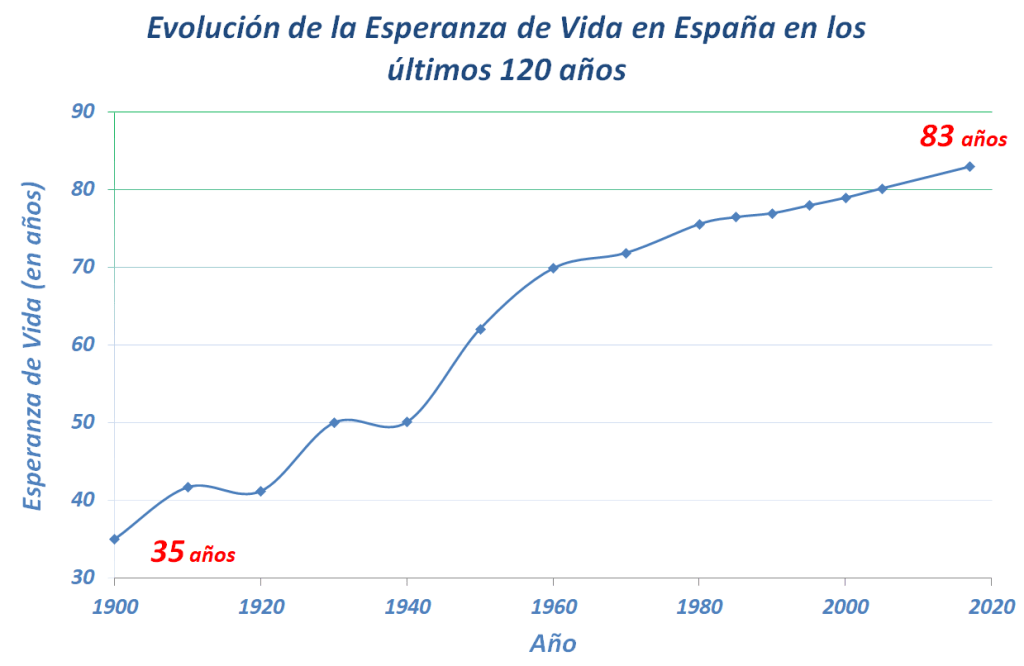
Por otra parte todo este desarrollo social y económico ha tenido un impacto positivo en la salud de las personas. Todas las mejoras socioeconómicas de los últimos años, han incrementado de manera importante la esperanza de vida y la calidad de vida. Como ejemplo, en España, en los últimos 120 años hemos pasado de tener una esperanza de vida de 35 años a 83 años. Vivimos más del doble y esto es debido a la mejora de las condiciones socioeconómicas de la población. No es por la mejora de los servicios sanitarios, aunque algo influye, un 11%.
En el siguiente gráfico vemos que España, de 1900 a 1960, pasó de una esperanza de vida de 35 años a una esperanza de vida de 70 años. La doblamos. Y en 1960 no disponíamos de un sistema sanitario como el que conocemos ahora. El desarrollo científico técnico en el mundo sanitario comenzó a partir de los años 60. Lo que más ha influido en la mejora de la esperanza de vida es la mejora del nivel socioeconómico.
Por tanto es importante que reconozcamos que el cambio climático probablemente lo estemos produciendo o favoreciendo los humanos, sobre todo los que habitamos en los países desarrollados, pero como consecuencia de un desarrollo social y económico que también ha conllevado importantes mejoras en la salud de los habitantes.

El problema, como siempre, es que las mejoras en las condiciones de vida son principalmente en los países desarrollados. El cambio climático lo estamos produciendo y favoreciendo en los países desarrollados y los efectos perniciosos en la salud lo van a sufrir, principalmente, los países en vías de desarrollo. El mayor determinante para la mala salud a nivel mundial, es la pobreza. El cambio climático, en ciertas poblaciones, va a generar pobreza. Y esto va a tener unos efectos en la salud de las personas.
En la próxima entrada hablaré de estos efectos en la salud de las personas, efectos producidos por el cambio climático.
¿Es posible un mundo saludable y sostenible?
Sí. Hay que esforzarse en minimizar el cambio climático, por justicia social. Y tenemos que ser conscientes de que esto sólo es posible cambiando nuestro modo de vida. Debemos aspirar a un mundo saludable y sostenible. Y es posible.
Feliz Navidad.